提到盧安達,許多人的記憶或許停留在 25 年前那場悲劇——1994 年 4 月初至 7 月中旬的盧安達大屠殺。百日之內,約一百萬人遇害,也讓健保制度毀於一旦,至今仍沒有完整重建。走過四分之一世紀,莫白之死卻未遠離這個國家。眼下,一種未能及早治療的小病,在盧安達逐漸蔓生,造就兩萬名心臟疾病重症患者。而每年固定前往盧安達進行人道救援的醫療組織,則必須在近百位重症患者中,挑出 16 個人,為其續命
盧安達·基加利——鄰居相互耳語著她懷孕的消息,對一個未婚年輕女性而言,這是一樁醜事。謠言使她感到尷尬屈辱。她厭惡自己隆起的腹部。
但佛羅倫斯·恩狄姆巴昆茲(Florence Ndimubakunzi)並沒有懷孕。她的心臟正在衰竭,它搏動的力度太弱,導致血液往靜脈回流,她的肝臟與脾臟膨脹,腹部因此充滿液體。她年僅 18 歲。

在非洲、亞洲及其他地域的貧困區,有數百萬人和她一樣,這種破壞性驚人的心臟疾病初期潛伏於體內。孩童時期,他們染上鏈球菌性咽炎(strep throat),一種喉部扁桃腺感染鏈球菌引發的疾病。
在美國和其他富有國家,有喉嚨痛的孩子們照慣例會接受鏈球菌篩檢,並即刻以盤尼西林及其他便宜抗生素治療。
但在貧窮國家裡,鏈球菌咽炎時常未被確診,因此成為一種長期而緩慢的極刑。在未經治療的情況下,鏈球菌咽炎將導致風濕熱與風濕性心臟病,患者的免疫系統會攻擊心臟瓣膜(註 1);心臟瓣膜是一種細緻的皮瓣組織,每日須正常開合 10 萬次,讓心臟得以正常運作。
瓣膜病變時,心臟會感到不適,並逐漸衰竭。患者將變得虛弱、呼吸短促,無法正常上班上課。許多患者會在年滿 30 前離世。女性患者若懷孕,則將出現嚴重、甚至致命的併發症。
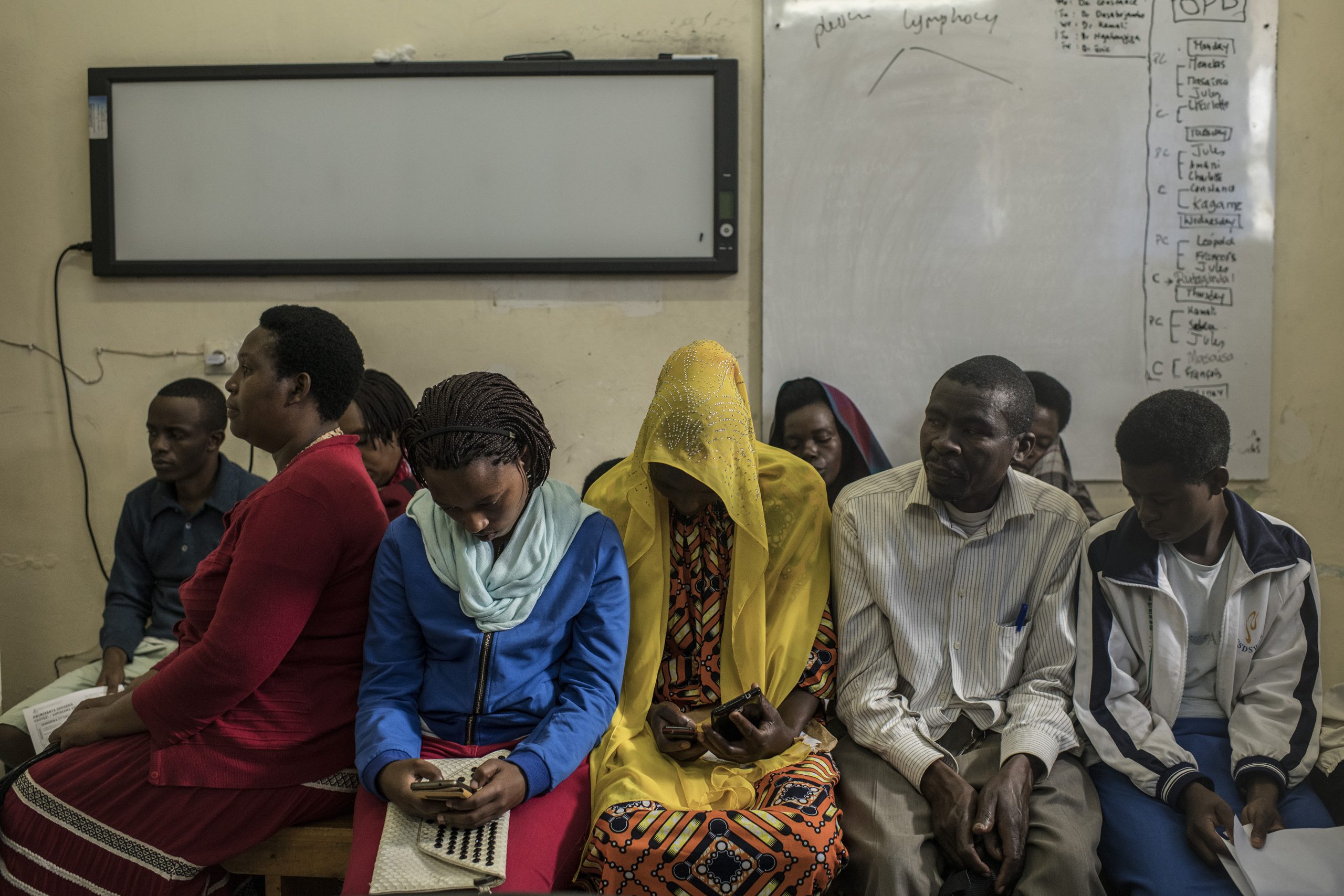
根據 2017 年發布的統計數字,2015 年全球共有 3,340 萬人罹患風濕性心臟病,其中至少 31 萬 9,400 人因此喪命。這是一場公共衛生災難——罪魁禍首卻是可以預防的疾病,且在美國與西歐早已殲滅殆盡。

2018 年年初,為了突破困境,佛羅倫斯和母親向人道救援組織心臟團隊(Team Heart)尋求協助,該組織每年都會從美加地區飛往盧安達一次,進行瓣膜置換手術。
約有 100 人前來參加此次手術篩檢。而團隊只能為 16 個病患執行手術。
佛羅倫斯躺在診斷台上,一雙大眼睛配著瘦削的臉,看起來異常虛弱,手臂瘦得像掃把柄,肩膀像骷髏一般聳起。她已經瘦了 35 公斤;其中有 2.2 公斤是液體。
哈佛心臟病學家派特·寇姆博士(Dr. Pat Come)以聽診器按壓佛羅倫斯的胸口、背部和頸部,並為她的腹部觸診。超音波師瑪麗蓮‧萊麗(Marilyn Riley)來自波士頓的貝斯以色列女執事醫院(Beth Israel Deaconess Hospital),她為佛羅倫斯的胸口進行超音波檢測,儀器顯示出她心臟瓣膜的運作過程,測量瓣膜間的壓力梯度、流經心臟的血液量,以及心室的大小。
「她患有兩種重大瓣膜疾病,」寇姆最後說道,「但手術死亡率可能過高。藥物治療是最好的選擇。」
一名翻譯員以盧安達語向佛羅倫斯解釋:她太過虛弱,無法進行手術。佛羅倫斯問道,藥物能治好她嗎?不能,寇姆答道,但能讓她「暫時穩住狀況」。佛羅倫斯又問,那她的大肚子會消下去嗎?寇姆告訴她,有種能夠幫助身體排出多餘液體的藥物,叫做「來適泄」(Lasix),或許會對她有幫助。
當佛羅倫斯坐起身,繫上洋裝的鈕扣時,萊利說:「她瘦到讓我擔心她走下診斷台時會折斷骨頭。」
一名護士扶著她走下診斷台。
診斷室外,佛羅倫斯說,她虛弱得無法走到學校,只好停止上學。她很想回去上課。她想成為一名小兒科醫生。
她約從八歲開始患病至今。醫生們曾告誡,只有手術能治好她。現在,他們卻説她這不可能。
「真令人失望,」佛羅倫斯說。
「治療介入的契機,是心臟衰竭」
專家表示,宣導喉嚨痛及鏈球菌的教育計畫,並向當地診所大量發放盤尼西林,將對貧困區域預防風濕性心臟病帶來極大幫助。但就算做了這些預防措施,也無法完全消滅它,因為並非所有鏈球菌性咽炎患者都會尋求醫療幫助。
與世界衛生組織合作的世界心臟聯盟(World Heart Federation)則將風濕熱及其造成的心臟相關疾病稱為「邊緣社群裡遭忽視的疾病」。 貧窮、擁擠的生活條件,與醫療護理資源的匱乏,為鏈球菌創造了繁殖溫床。
2013 年,該組織曾設立目標,要在 2025 年前,讓 25 歲以下年輕人口死亡率降低 25%。同時,該組織也呼籲接種鏈球菌疫苗。
這種疾病所獲的研究經費極少,2013 年,全球投入的經費低於 100 萬美元(約 3,000 萬台幣)。根據《新英格蘭醫學雜誌》(The New England Journal of Medicine)的一篇文章,花費在肺結核、瘧疾和愛滋病毒上的研究經費是此類疾病的五百到一千倍,而這些疾病導致的死亡人數則只是鏈球菌疾病的三到五倍。
風濕熱若能及早發現,長期使用青黴素即可防止瓣膜病變。但在盧安達,許多案例都已發展到末期。
「不幸的是,治療介入的契機,是心臟衰竭。」基加利法依索醫院(King Faisal Hospital)兒科心臟病專家暨心臟團隊顧問約瑟夫‧穆古必茲博士(Dr. Joseph Mucumbitsi)說道,「我們有許多年齡 17 歲以下的風濕性心臟病患。甚至有些病患只有 5 歲大。」
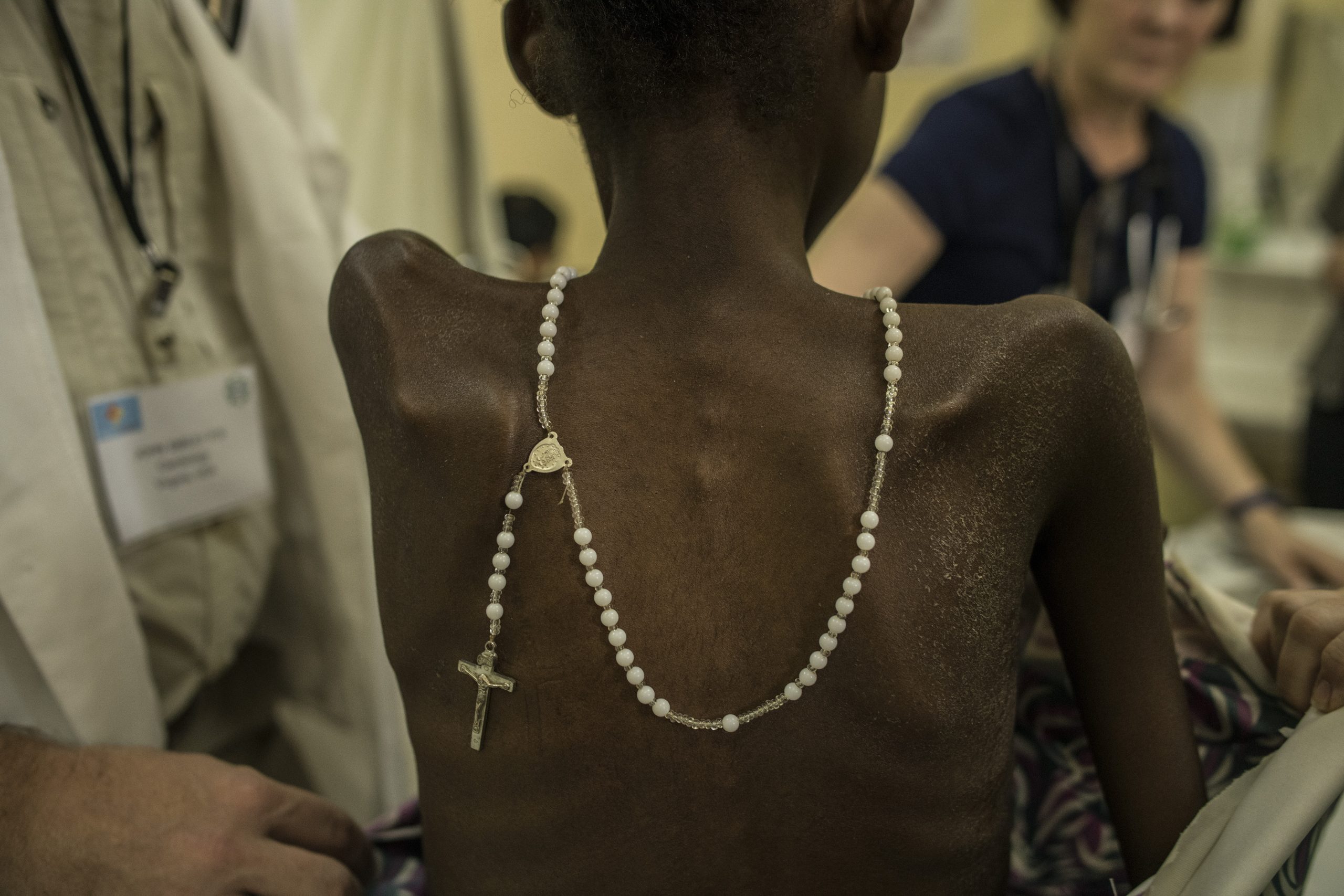
他估計,盧安達約有2萬名末期患者需要手術治療。
儘管預防效果理想,美國廣泛採用的鏈球菌快篩測試,在盧安達卻太過昂貴,喉嚨組織細胞也不容易取得。
有些醫生主張跳過快篩,直接給所有喉嚨痛的兒童注射盤尼西林。也有人擔心這會導致抗生素抗藥性問題和盤尼西林過敏。
而 25 年前,那場造成 100 萬人死亡的盧安達大屠殺,也連帶摧毀了盧安達的健保系統,政府只好再重建。愛滋病毒、瘧疾、結核病及輪狀病毒一直是優先處理的疾病——但心臟病不是。
盧安達只有 5 名心臟病學專家,而且,在這擁有 1,200 萬人口的國家——沒有任何心臟外科醫師、或具備心臟手術所需設備的醫院。
2008 年以來,心臟團隊不斷走訪盧安達。該組織由塞西莉亞·帕頓-柏曼(Cecelia Patton-Bolman)創立,她原是加護病房護士,2006 年前往盧安達時,她見到將死於風濕性心臟病的青少年們擠滿病房,而她的丈夫 R·莫頓-柏曼博士(Dr. R. Morton Bolman)則曾經是波士頓布萊根婦女醫院(Brigham and Women’s Hospital)心臟外科主任。(他後來搬到佛蒙特大學,並於去年退休。)
一年一度,40 到 60 名志工會飛往基加利,其中有心臟外科醫師、心臟病學家、護士、麻醉師、心臟超音波專家、生物醫學技術人員、藥劑師、支援人力,以及負責在手術期間維持患者生命的人工心肺機(heart-lung machine)操作師。
他們來自佛蒙特大學、哈佛附屬醫院,及其他醫學中心。他們自付機票,部分旅館房費及餐費則由盧安達衛生部門支付。他們大多利用休假時間前來,而今年,心臟團隊也要求每位志工募資 500 美元(約 1 萬 5,000 元台幣),協助支付費用。
醫師與病患的關係變得十分親近,他們常在私人會診與小組討論時,直呼病患名字(而非姓氏),這也反映在這篇報導中,內文亦以名字稱呼受訪病患。
要開刀,得病得夠重
——也夠輕
手術開始一週前,在基加利法伊索醫院,心臟團隊的成員們前往其他醫學中心,為病患快篩。
超音波師萊麗表示,「我第一年來的時候,那感覺就像是『誰能在下沉的船裡搶到救生衣?』」
理想的開刀候選患者病情要夠嚴重,重到若沒有置換瓣膜就會於一年內死亡——但也要夠輕,輕到能撐過手術。快篩員也會排除那些看起來足夠健康,可以再等上一年的患者。
「去年,我們推遲了一些人,那時對他們而言還早,」寇姆説道。「但今年,卻又太晚了。」
寇姆説,有一年,一位患者因懷孕被拒。幾天後——帶著墮胎後的肚子,她回來了。她順利撐過手術。
26 歲的埃麗娜·穆卡賈西娃(Elina Mukagasigwa)是一個嬌小的女人,她像爬山一般大口喘氣,在睡覺時咳血。她是眾多冀望得到幫助的患者之一。
佛蒙特大學心臟病學家薩維特·坦旦博士(Dr. Samvit Tandan)透過翻譯員告訴埃麗娜,她的二尖瓣病變;二尖瓣負責控管左心房、左心室間的血液流動。
「我們可以修復二尖瓣,」坦旦說道。埃麗娜回以一個苦笑,輕輕拍了拍手。
但接著,他解釋這個手術後,懷孕將是一件很危險的事,因此,她應該要有從此絕育的打算。
醫師並不鼓勵懷孕,因為換置了機械性人工瓣膜的人,需要終生以抗凝血劑治療,預防瓣膜上形成血栓。這個藥物會讓產婦大量出血、胎兒先天缺陷。
「我一定要開刀嗎?」埃麗娜問。
「你可以自己決定,但瓣膜不會自己好起來,」坦旦說。
「那就不可能生孩子了?」她又問。
「可能,但風險非常高,」坦旦回答,並再解釋了一遍。
她想了又想,然後說:「不去想孩子是好的決定,這樣才能讓自己活得久一點。」
「你會活得比一點還長,」坦旦回道。
用牛體組織製成的生物性瓣膜不需要抗凝血劑,但心臟團隊鮮少使用,因為它們在年輕人身上會快速磨損,機械性瓣膜則可以維持好幾十年。
絕育的潛在問題已讓許多患者拒絕手術。又或者在一些案例中,女患者聲稱自己不會懷孕,但無論如何還是生了孩子。她們是如何活下來的,目前還不清楚。運氣和當地醫師的良好照護,似乎是個最有可能的假設。
坦旦離開後,埃麗娜表示,「直到幾分鐘前」她還期待有個孩子,嫁給她的男友。但她說,如果她無法生孩子的話,他將會離開她。
正在掩上的病癒之窗
在另一個快篩點,波特蘭緬因州的心臟病學家派翠克·赫爾博士(Dr. Patrick Hohl)正為 16 歲的伊諾森·尼薩比曼納(Innocent Nsabimana)檢測,伊諾森是一個安靜、帶著靦腆笑容的男孩。他的臉、雙腳和胸口腫脹,眼白轉為黃色,開始咳嗽;他已不再能騎上他的腳踏車。染病一年內,伊諾森服用過五種心臟藥物。他試圖向朋友們隱藏病痛,擔心朋友會因此疏遠他。

結果顯示,他的兩片心臟瓣膜嚴重病變,且肝臟輕微腫大——這是個警訊,因為肝臟能夠幫助控制血液栓塞,肝臟問題將提高手術中大量出血風險。盧安達並沒有存量充足的血庫可供大量輸血。
即便如此,赫爾仍認為伊諾森會是一個理想候選患者。
「我會大力支持他,」他告訴伊諾森的叔叔,30 歲的突伊森吉·陳·卡莫蘇(Tuyisenge Chan Kamoso),他是一名平面設計師。
赫爾轉身告訴伊諾森,「這是一個大手術,但我們希望你好起來。你的呼吸將會變得順暢,你會找回食慾。我們會向外科主任醫師回報你的案例。你覺得這樣怎麼樣?」
「沒問題,」伊諾森説。
稍後,赫爾告訴團隊:「這是一扇窗,現在這窗正漸漸闔上。如果他活到明年,那可能已經太晚了。」
很多位候選病患,
很少支籤
快篩一旦結束,團隊大約 60 位成員便會聚集在醫院內的教室,選出將接受手術的患者。他們有 39 個理想候選人,但只有 16 個名額。
坐在第一排的是心臟病學家、護士、為病患檢測製表的超音波師,手上拿著最佳候選病例。
第二排的則是柏曼與另外三位心臟外科醫師、幾位心臟病學家,以及麻醉師。在看完每位患者的簡報資料與心臟超音波後,外科醫師最終將說出「是」或「否」。這個過程就像是《美國達人秀》(America’s Got Talent)——只不過,這些抉擇代表的是生或死。
團隊為一些患者感到痛心,尤其是高登絲(Gaudence)。她是一名 14 歲的女孩,體重僅 29.9 公斤,勉強支撐得住正常瓣膜。她的手術風險很高,但寇姆、萊麗及心臟病護理師朱莉·卡拉格(Julie Carragher)做了一個特別提案。
看過她的檢測結果後,佛蒙特大學外科醫師布魯斯·李維特博士(Dr. Bruce Leavitt)說,「她看來已病入膏肓,我們幾乎無能為力。」
外科醫師們勉強同意為高登絲進行檢測。

他們接著討論其他案例。伊諾森被選中。坦旦力勸他的同事們考慮埃麗娜,她的名字被排在名單很遠之後。
當他們討論到她的案例時,16 個名額已經全部填滿了。「我認為她需要在名單上,」柏曼説。「我認為她的病況比我們以為的還嚴重。」
咳血是病情末期的徵兆;他警告,埃麗娜可能無法等上一年。
另一個病患成為候補,最後一個名額讓給了埃麗娜。
這場會議在混雜的情緒中結束:為上榜病患感到解脫與喜悅,也為餘下的患者痛苦沮喪。
「我很難過,」談到一個未入選患者時,穆古必茲說道。
「去年,他病得不夠重,」穆古必茲説。「今年,他又病得太重。這不公平。我總是說,他們來的時候,應該要從之前被留下的患者開始。你不能只挑簡單的案例做。」
寇姆、卡拉格及外科醫師們則直接前往醫院,為高登絲再次檢測。已是一位祖母的寇姆說,前天晚上,她躺著睡不著,心裡想著那個女孩。高登絲身材瘦削,眼睛炯炯有神,頭髮剃得短短的,她穿著一件亮紅色連帽上衣,一邊大聲乾咳。醫師們為她的心肺聽診,將氧氣偵測儀戴在她手指上,並帶著她走上一段階梯。她的母親在一旁看著每個動作,一臉絕望。
最後,外科醫師們拒絕了。她病得太重。
當天稍晚,她和一個將接受手術的年輕女孩比鄰而坐,翻看一本關於手術的小冊子。
高登絲將成為那些帶著藥物、被送回家的病患中的一員。
一命逝去,一命獲救
幾個月前,埃麗娜的姊姊夏洛特(Charlotte,基加利的一名保全)將她從鄉間帶到城市裡,尋求醫療幫助。
她們一起住在夏洛特的家:一個長寬各 240 公分的房間,粗糙的水泥牆,鐵皮屋頂和泥土地。這個家在山丘一側的擁擠住宅堆裡,就在沿路一段高低不平的陡峭石階下方。姐妹倆睡在同張床上,這張床幾乎占據整個房間。他們在屋外煮飯,和鄰居共用屋外水龍頭及馬桶。
埃麗娜快篩後的第三天,我正在她們的家裡進行訪談,夏洛特的手機響了。埃麗娜的手術順位提前了,因為另一個病患病得不能接受手術。埃麗娜把幾件物品扔進袋子,而我,和身兼攝影師、翻譯也充當我們司機的夏洛特,一起擠進那台《紐約時報》租來的車裡,朝醫院飛馳而去。
在那裡,埃麗娜費力地通過一個似乎沒完沒了的錄取手續。醫師們已經回家,X 光部門也已關閉。一名職員忘了預約檢測。有張表格遺失了。辦理入院程序的護士很忙碌。來這裡、去那裡,再回來這。等著。
在她拖著身軀在醫院裡來來去去——幾乎要喘不過氣。在近四小時的奔波後,埃麗娜進入了另外三位心臟團隊患者所在的房間,她換上藍色醫院睡袍,躺上床,沉沉入睡。
隔天,埃麗娜的情況變得更糟——她發燒、流淚,心跳加速。那天晚上,她無法正常呼吸,並開始咳血。同時,她開始大口喘氣。同時,讓她頂替了開刀名額的病患:22 歲的以馬內利(Emmanuel),在隔壁病房裡,正漸邁向死亡。護士們四散各處。另一個患者的母親看到埃麗娜的病況,便叫來護士們,並致電夏洛特,讓她回到醫院。

坦旦説埃麗娜現在可能已經病得無法接受手術。高燒或是感染徵兆。更糟的是,她漏服了一週的心臟藥物,這些藥在她預約醫院會診前就已用罄。
對於有心臟衰竭的人而言,只要漏服一、兩顆藥丸,便可能招致危機。埃麗娜體內的液體已經增加了 2.7 公斤,這些液體正回流到她的肺部。團隊為她注射大量藥物,但也知道,可能得把她從名單上劃掉。
以馬內利的不幸或許救了她的命。她那天若沒被提前叫回醫院,很可能當晚就會死在家中。

病後護理是長久之計嗎?
今年首度參加心臟團隊、麻省總醫院(Massachusetts General Hospital)的心臟外科主任托拉夫 ‧M· 桑德博士(Dr. Thoralf M. Sundt)對該計畫抱持疑慮。
「它帶給我的疑慮遠勝於解答,」他説。「我們為政府帶來許多問題,創造一大群有著龐大需求的患者。這是長久之計嗎?」
置換上機械性瓣膜的病患,終其一生都得定期接受檢測,並施用抗凝血藥物。近期一篇研究發現,盧安達的鄉村醫院提供良好後續照護。然而,柏曼說,她曾設法為過去接受手術的病患爭取藥物,他們有時會在沒有藥物的情況下,度過危險的幾週。
但桑德也證實,在心臟團隊的計劃之下,「一條條生命得以獲救。」
關鍵在手術時間,
愈短愈好
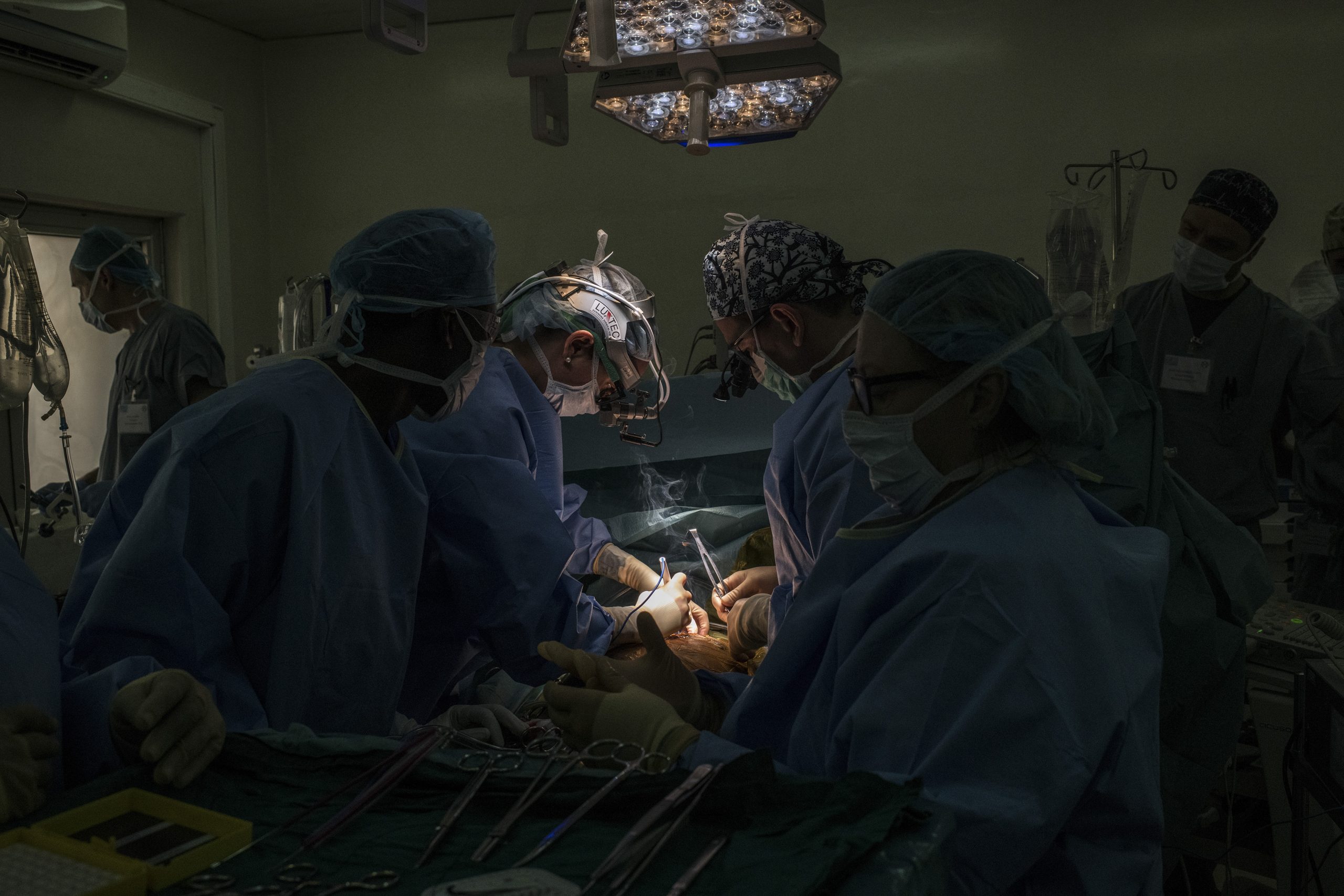
在三天的藥物治療,穩住心臟、排除肺部液體後,埃麗娜被推進手術室。
她要求聽天主教福音音樂,因此,一位醫師的手機正輕柔地播放著《奇異恩典》。
原訂不會動刀的柏曼,也硬著頭皮進入手術室,這樣可以加快術程,縮短埃麗娜的麻醉時間。
「這位女士的手術,關鍵在時間要短,」李維特說道。
波士頓布萊根婦女醫院的麻醉師約亨 ·D· 穆史萊格(Dr. Jochen D. Muehlschlegel)看見埃麗娜的呼吸急促,因此在準備手術時,將手術台的頭部位置調高。而在她服用鎮定劑後,手術歌單則改播起《拯救我》(Resue Me)。
埃麗娜一度失去知覺,穆史萊格説:「她在危險邊緣。情況不妙。岌岌可危和及時獲救,僅一線之隔。」
他與外科醫師們看著心臟超音波儀器上顯示的心跳指數。她病變的二尖瓣阻礙血液流向她的左心室,而左心室通常是心臟最大、最強壯的泵注腔室。二尖瓣狹窄導致左心室萎縮,上方的左心房則擴大,她心臟的右側也異常肥大。但她的左心室正常跳動著——這是個好現象。
外科醫師切開她的胸口,看見她的胸骨,用牽引器撐開她的胸腔。
「她的心臟好大,」其中一人說道。
接下來,需要透過人工心肺機將埃麗娜的血液循環轉流(至體外)。這台機器會引流出她的血液並進行人工氧合(再注入動脈);如此一來,醫師們便得以讓她的心臟停止跳動(註 2),割開它,切除病變的二尖瓣,並縫上機械性瓣膜。
「這是我看過最糟的二尖瓣,」李維特說道,一邊將它從埃麗娜的胸腔取出,扔進鋼盆裡。原來應是平滑半透明的瓣膜,現在看來卻是白色、有著硬殼和惡性、尖細、鈣化的牙狀物體。而血液流出的開口,僅剩原本的一小部分。
幾分鐘後,李維特縫上一個新的機械性瓣膜。在心臟超音波圖上,它輕快的開合,任血液自由流動。
「我們喜歡這個景象,」伯曼說。
正如醫師們所希望的,她的手術很快就結束了,歷時約三小時。
醫師們預測,埃麗娜的康復之路將會崎嶇難行。她慢慢恢復力氣,有將近一週的時間需要輸氧,比多數患者更久。她看上去既疼痛又沮喪。術後兩週,她和夏洛特一起回家。
但手術——以及在盧安達這樣的地方提供手術這件事本身——所帶來真正的考驗,還要幾個月後才會出現。患者狀況是否比術前更好?他們是否能獨立過活、工作、上學、享受生活?
術後五個月,埃麗娜在一段訪談中表示:「我現在更開心,也更健康。我正在享受我差點錯失的生命。」幾個月前,她和夏洛特回訪家鄉村落,參加家人朋友們為慶祝埃麗娜「重獲生命」所舉辦的晚宴,夏洛特說。在基加利,她們搬到了一個大一點的房子,有兩個房間。
現在,埃麗娜還有份從早上 6 點半到晚上 5 點的工作,在夏洛特任職的公司,清理辦公室、為職員泡茶與咖啡。她希望從中獲得經驗,找到更好的工作,好幫助夏洛特和母親。
伊諾森則沒那麼幸運。術後他很快便回到學校,取得好成績,甚至回去踢足球;但文章截稿前,他有幾乎一整個月都在醫院度過,高燒、胸痛,但沒有明確診斷。「我不知道該怎麼辦,」他的叔叔說。
佛羅倫斯的健康狀況則持續惡化。
為盧安達設立的心臟病學中心?
開始在盧安達工作後,心臟團隊已為 165 名患者執行手術。去年,一篇發表於藥學期刊的文章以早期的 149 個案例為基礎,報告顯示術後一個月內,患者存活率為 95%。
柏曼團隊成員表示,他們的目的從不僅只是每年一次飛去盧安達,而是要訓練盧安達的醫師與護士,最終成立一個心臟病學醫院。
「我們的目標是讓我們這個團隊歇業,」柏曼說。
「我們認為,在七到十年之間,我們會有一個由盧安達人組成的醫院,而我們會把醫院交給他們,」柏曼説。「我們認為,我們可以在幾年內開始一個預防性計畫。但更像是開創一個世代。」
他估計,醫院的設立將花費一千萬美元(約三億台幣),每年營運費用也需要一千萬美元。
盧安達衛生部長黛安·賈敘巴博士(Dr. Diane Gashumba)表示,風濕性心臟病是政府相當關心的問題,而該計畫對鏈球菌性咽炎及風濕熱的治療也相當重要。但對重症案例而言,「手術是唯一解方,」她説。「我們絕對需要這個醫學中心。」
該團隊已明列潛在資助者。但儘管經過多年討論,政府仍無法給出承諾,支付病患的照護費用。
近來數月,柏曼團隊成員止住他們的野心。與其成立一棟新醫院,他們現在希望能在法依索醫院成立心臟病學中心。
該中心將執行所有心臟手術,不只是瓣膜置換,每年將為 100 位成人、30 至 50 位兒童執行手術,柏曼表示。政府將為最為窮困的患者支付費用;從有保險給付的人與自費患者身上獲得的利潤,則將補貼那些未達政府資助標準、但仍無力付費的人們。

「我們正縮小目標,但並未放棄,」柏曼説。「我們非常興奮。」
該團隊期待著,下一年度再啟程的手術之旅。
註 1:鏈球菌咽炎感染大多發生在學齡孩童,並引發風濕熱與風濕性心臟疾病,進而引起免疫系統攻擊心臟瓣膜,最常受損的是左心房室間的二尖瓣,再進而引起二尖瓣狹窄(文中埃麗娜的症狀)、二尖瓣脫垂,或二尖瓣閉鎖不全等症狀。
註 2:人工心肺機,又稱體外循環機,顧名思義,是一種可以(於手術中暫時)代替患者心肺、讓血液在體外循環的機器,目的是讓患者心臟停止跳動,醫師才能替心臟開刀。其運作方式為:自靜脈或右心房引出靜脈血,流入氧合器(人工肺),再用血泵(人工心)將氧合後的血液輸入動脈,達成體外循環。